Migräne-Medikamente
- Autor(en): Felix Schürch
- pharma-kritik-Jahrgang 36
, PK933, Online-Artikel
Redaktionsschluss: 4. Juli 2014
DOI: https://doi.org/10.37667/pk.2014.933
Nur eine Minderheit der von Migräne betroffenen Menschen beansprucht ärztliche Hilfe. Wer jedoch in die Sprechstunde kommt, erwartet Empathie und Engagement, sowie eine kompetente Beratung – inklusive Aufklärung zu den aktuellen medikamentösen Therapieoptionen. Nützliche Informationen zur medikamentösen Behandlung bieten uns die «Treatment Guidelines», die aus dem Haus des «Medical Letter on Drugs and Therapeutics» stammen. Die Ausgabe vom Dezember 2013 hat das schon vor vier Jahren besprochene Thema «Medikamente bei Migräne» erneut aufgegriffen.(1,2) Nachfolgend sollen die wichtigsten Informationen der aktuellen Ausgabe vorgestellt werden.
Behandlung von Migräneanfällen: Schmerzmittel
Für die Behandlung von leichten bis mittleren Migräneschmerzen – ohne Brechreiz oder andere nennenswerte Beeinträchtigung des Allgemeinbefindens – sind Acetylsalicylsäure (Aspirin® u.a.) sowie Paracetamol (Panadol® u.a.) erwiesenermassen wirksam. In den USA sind noch verschiedene Kombinationen mit Analgetika (auch mit Barbituraten!) erhältlich, während in der Schweiz nur noch Migräne-Kranit® auf dem Markt ist. Letzteres enthält neben Paracetamol Coffein und Chlorphenamin, eine wenig sinnvolle Kombination. Kombinationen mit Opioiden haben möglicherweise eine bessere Wirkung, bergen jedoch das Risiko, den Schwindel und die Übelkeit bei der Migräne zu verstärken. (In der Schweiz sind solche Kombinationen wie z.B. Zaldiar® nicht spezifisch für Migräne-Kopfschmerzen zugelassen.)
Auch nicht-steroidale Entzündungshemmer können verwendet werden. Diese sind zum Teil in löslichen Formen mit raschem Wirkungseintritt erhältlich; anderseits kann bei Migräne auch eine relativ lange Halbwertszeit – beispielsweise von Naproxen (Proxen® u.a.) – nützlich sein. Als kurzfristige Prävention von Migräneattacken vor und während der Menstruation können sie bei betroffenen Patientinnen vorbeugend angewendet werden.
Behandlung von Migräneanfällen: Triptane
Die Triptane werden bei mittleren bis starken Migräneattacken eingesetzt. Ihre Wirkung ist optimal, wenn sie im Anfangsstadium des Anfalles angewendet werden. Eine Übersichtstabelle zu den in der Schweiz erhältlichen sieben Triptan-Präparaten findet sich im letzten Mini-Update;(2) seither hat sich nichts Wesentliches verändert. Sumatriptan (Imigran® u.a.) ist das älteste Triptan und in der grössten Auswahl verfügbar, was die Galenik anbelangt. Imigran T® entspricht einer vergleichsweise leichter löslichen Form von Tabletten, die auch rascher wirken sollen. Die konventionellen Tabletten sind aber (zum identischen Preis) nach wie vor erhältlich. In den USA ist eine fixe Kombination mit 85 mg Sumatriptan und 500 mg Naproxen als Tablette im Handel.
Alle Triptane sind in ihrer Wirksamkeit ähnlich; Unterschiede sind beim Wirkungseintritt und bei der Eliminationshalbwertzeit zu suchen (siehe in der erwähnten Tabelle).(2) Mögliche Nebenwirkungen sind Flush und Schwindel sowie Müdigkeit und Schläfrigkeit. Engegefühl und Druck auf der Brust können bei allen Triptanen vorkommen, besonders häufig jedoch bei der Injektion von Sumatriptan. Eine koronare oder zerebrovaskuläre Gefässerkrankung stellt eine Kontraindikation für Triptane dar. An Interaktionen ist zu denken, wenn bereits Propranolol (Inderal® u.a.), Ergotamin-Präparate wie z.B. Dihydroergotamin (Dihydergot®) oder CYP3A4-Hemmer wie Clarithromycin (Klacid® u.a.) oder Itraconazol (Sporanox® u.a.) angewendet werden.
Behandlung von Migräneanfällen: Weitere Medikamente
Als weitere Behandlungsmöglichkeiten erwähnen die «Treatment Guidelines» die Ergotamine und Metoclopramid (Paspertin® u.a.). Die Ergotamine sind weniger wirksam als die Triptane und haben daher an Bedeutung verloren; in der Schweiz ist heute nur noch der Dihydergot®-Nasalspray zur Anfallstherapie erhältlich. Er kann einmal wirksam sein, wenn Triptane versagen. Das Antiemetikum Metoclopramid kann die Resorption eines Analgetikums beschleunigen und den Brechreiz mildern. Bis 2011 war in der Schweiz eine fixe Kombination (Migpriv®) als Pulver mit Acetylsalicylsäure und Metoclopramid erhältlich. Ein ähnlicher Effekt kann mit einer freien Kombination von löslicher Acetylsalicylsäure (1800 mg Lysin-Acetylsalicylat, z.B. Aspégic forte®) und Metoclopramid (20 mg) erreicht werden.
Behandlung von Migräneanfällen: Schwangerschaft
In der Schwangerschaft ist primär am ehesten Paracetamol geeignet, falls auf eine medikamentöse Behandlung nicht verzichtet werden kann. Entzündungshemmer sollten im letzten Drittel der Schwangerschaft vermieden werden, weil sie einen vorzeitigen Verschluss des Ductus Botalli bewirken können. Die Triptane gehören in den USA zur Schwangerschafts-Risikokategorie C: in Tierversuchen fanden sich Hinweise auf mögliche fetale Schäden und es gibt keine adäquaten Untersuchungen beim Menschen. In den vorliegenden Empfehlungen wird allerdings auf eine norwegische Studie aus dem Jahr 2013 verwiesen, in der man knapp 1500 Frauen, welche während der Schwangerschaft Triptane eingenommen hatten, mit einer Kontrollgruppe verglich.(3) Hinweise auf eine Teratogenität der Triptane fand man dabei nicht.
Missbrauch von Migränemitteln
Die Gefahr einer übermässigen Verwendung von Migränemitteln besteht sowohl bei den Schmerzmitteln wie auch bei den Triptanen und wird heute auch in den USA anerkannt. Nicht-steroidale Entzündungshemmer scheinen in dieser Hinsicht etwas weniger riskant, Kombinationspräparate sind eher gefährlich. Die Anwendung von Mitteln zur Anfallsbehandlung sollte auf höchstens zwei Tage pro Woche beschränkt bleiben.
Langzeitprophylaxe
Die Langzeitprophylaxe der Migräne steht dann zur Diskussion, wenn eine Patientin häufig Attacken erleidet, wenn diese schwer verlaufen, Alltagsaktivitäten deutlich einschränken und die üblichen Akuttherapien, insbesondere die Triptane, nicht genügend helfen. Tipps zur Langzeitprophylaxe hat auch die Schweizerische Kopfwehgesellschaft im Rahmen ihrer aktuellen Therapieempfehlungen im Internet publiziert.(4) Bei der Auswahl des Medikaments ist die Komorbidität zu beachten: Asthma, Diabetes und Psoriasis sprechen beispielsweise gegen Betablocker. Bestimmte Nebenwirkungen können im Einzelfall allenfalls «erwünscht» sein: Die laxative Wirkung von Magnesium etwa oder die appetithemmende Wirkung von Topiramat (Topamax® u.a.). Der Nutzen einer Prophylaxe zeigt sich nach etwa acht Wochen, die Prophylaxe sollte bei erfolgversprechenden ersten Erfahrungen während 6 bis 12 Monaten weitergeführt werden.
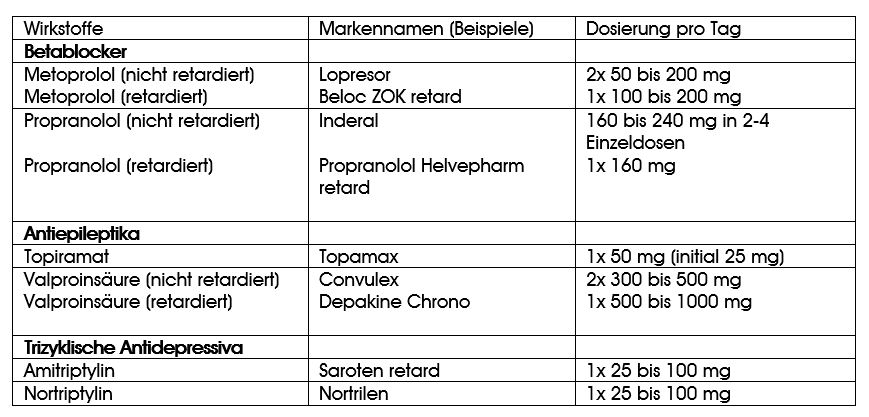
Die Guidelines des «Medical Letter» erwähnen über ein Dutzend Substanzen, welche für eine Langzeitprophylaxe in Frage kommen. Eine Auswahl davon ist in der Tabelle 1 zusammenfassend dargestellt. In den Empfehlungen der Schweizerischen Kopfwehgesellschaft werden ausserdem das Antiepileptikum Lamotrigin (Lamictal®) und der Kalziumantagonist Fluranizin (Sibelium®) erwähnt. Für das letztere Mittel sind Daten vorhanden, die eine prophylaktische Wirkung annehmen lassen.(5) Lamotrigin hingegen verfügt bisher über keine überzeugende Dokumentation.(6)
Betablocker
Betablocker sind wohl die am besten dokumentierten und am häufigsten eingesetzten Mittel zur Migräneprophylaxe. In der Schweiz werden meistens Propranolol (Inderal® u.a.) und Metoprolol (Beloc® u.a.) verschrieben; aber auch Atenolol (Tenormin® u.a.) ist wirksam. Als Nebenwirkungen sind Müdigkeit, Einschränkungen bei sportlicher Tätigkeit und orthostatischer Schwindel zu erwähnen. Personen mit Migräne sind häufig auch mit Depressionen belastet, diese können sich unter Betablockern verschlechtern.
Antiepileptika
Für die Antiepileptika Valproinsäure (Convulex® u.a.) und Topiramat konnte eine verminderte Häufigkeit der Migräneattacken nachgewiesen werden; diese Medikamente haben aber beträchtliche Nebenwirkungen. Valproinsäure verursacht eine Vielzahl unerwünschter Wirkungen; Übelkeit, Müdigkeit, Zittern, Haarausfall und Gewichtszunahme sind häufig. Hepatotoxizität, Pankreatitis und ein erhöhter Ammoniakspiegel im Blut sind seltene Nebenwirkungen der Valproinsäure. Topiramat kann zu Parästhesien, Müdigkeit, kognitiven Einschränkungen, Geschmacksveränderungen und Gewichtsverlust führen. Seltene Nebenwirkungen sind Engwinkelglaukom, Nierensteine und eine metabolische Azidose.
Antidepressiva
Auch die trizyklischen Antidepressiva (möglicherweise auch neuere Mittel) können als Migräneprophylaxe wirksam sein. Hier sind ebenfalls die Nebenwirkungen bedeutsam. Mundtrockenheit, Sedation und Gewichtszunahme gehören zu den häufigsten unerwünschten Wirkungen der Trizyklika.
Andere Mittel
Injektionen von Botulinumtoxin (Botox® u.a.) in die Gesichtsmuskulatur, alle drei bis fünf Monate wiederholt, können in ausgewählten Fällen von sogenannter «chronischer Migräne» angewendet werden. Der Nutzen dieser Behandlung wird jedoch als «marginal» bezeichnet.
Für verschiedene Antihypertensiva – Verapamil (Isoptin® u.a.), ACE-Hemmer und Angiotensin-Rezeptorantagonisten – wurde in kleinen Studien ebenfalls eine migräneprophylaktische Wirkung gefunden. Diese ist jedoch nicht adäquat mit besser dokumentierten Therapien verglichen worden.
Mit dem Nutzen von sogen. Nahrungsmittel-Supplementen befassten sich ebenfalls verschiedene Studien. Untersucht wurden u.a. Pestwurz (Butterbur, Petasites hybridus), Mutterkraut (Feverfew, Tanacetum parthenium), Riboflavin (Vitamin B2), Magnesium und Coenzym-Q10. Einzelne placebokontrollierte Studien haben in renommierten Fachzeitschriften Eingang gefunden. Aber auch diese Studien sind der kleinen Fallzahl wegen nur von beschränkter Aussagekraft.
Die Vielfalt der Substanzen für die Migräneprophylaxe mag man als Eingeständnis dafür sehen, dass es noch keine rundweg befriedigende Lösung gibt. Oder man gibt sich optimistisch und freut sich über die Möglichkeit, jeder Patientin und jedem Patienten eine ganz individuelle Lösung vorschlagen zu können.
Zusammengefasst und ergänzt von Felix Schürch
Literatur
- 1) Anon. Treat Guidel Med Lett 2013; 11: 107-112
- 2) Gysling E. pharma-kritik 2010; 32: 38-40
- 3) Nenzvalová-Henriksen et al. Eur J Epidemiol 2013; 28: 759-69
- 4) Schweizerische Kopfwehgesellschaft. Therapieempfehlungen für primäre Kopfschmerzen (2014)
- 5) Pringsheim T et al. CMAJ 2010; 182: E269-76
- 6) Linde M et al. Cochrane Database Syst Rev 2013; 6: CD010608
Standpunkte und Meinungen
- Es gibt zu diesem Artikel keine Leserkommentare.
Copyright © 2024 Infomed-Verlags-AG
PK933
Verwandte Artikel
Gratisbuch bei einem Neuabo!
pharma-kritik abonnieren
-
Jahrgang 45 / 2023
Jahrgang 44 / 2022
Jahrgang 43 / 2021
Jahrgang 42 / 2020
Jahrgang 41 / 2019
Jahrgang 40 / 2018
Jahrgang 39 / 2017
Jahrgang 38 / 2016
Jahrgang 37 / 2015
Jahrgang 36 / 2014
Jahrgang 35 / 2013
Jahrgang 34 / 2012
Jahrgang 33 / 2011
Jahrgang 32 / 2010
Jahrgang 31 / 2009
Jahrgang 30 / 2008
Jahrgang 29 / 2007
Jahrgang 28 / 2006
Jahrgang 27 / 2005
Jahrgang 26 / 2004
Jahrgang 25 / 2003
Jahrgang 24 / 2002
Jahrgang 23 / 2001
Jahrgang 22 / 2000
Jahrgang 21 / 1999
Jahrgang 20 / 1998
Jahrgang 19 / 1997
Jahrgang 18 / 1996
Jahrgang 17 / 1995
Jahrgang 16 / 1994
Jahrgang 15 / 1993
Jahrgang 14 / 1992
Jahrgang 13 / 1991
Jahrgang 12 / 1990
Jahrgang 11 / 1989
Jahrgang 10 / 1988
Kennen Sie "100 wichtige Medikamente" schon?
Die Liste der 100 Medikamente sehen Sie auf der Startseite von 100 Medikamente.